Alergia e intolerancia a leche de vaca
 La alergia a la leche de vaca consiste en una reacción anómala del sistema inmune que, por error, se activa al entrar en contacto con las proteínas de la leche. Es la alergia alimentaria más frecuente en los primeros meses de vida y no debe confundirse con la intolerancia a la lactosa, en la que el componente de la leche implicado no son las proteínas sino su azúcar natural (la lactosa), y que se encuentra en todo tipo de leche además de la de vaca.
La alergia a la leche de vaca consiste en una reacción anómala del sistema inmune que, por error, se activa al entrar en contacto con las proteínas de la leche. Es la alergia alimentaria más frecuente en los primeros meses de vida y no debe confundirse con la intolerancia a la lactosa, en la que el componente de la leche implicado no son las proteínas sino su azúcar natural (la lactosa), y que se encuentra en todo tipo de leche además de la de vaca.
La alergia suele aparecer después de que el niño comienza a recibir lactancia artificial (biberones), ya que las fórmulas adaptadas se fabrican a partir de leche de vaca. Aunque es muy poco frecuente, algunos lactantes que reciben exclusivamente leche materna pueden sensibilizarse a partir de las proteínas de los lácteos que consume su madre, que pueden pasar en pequeña cantidad a su leche.
¿Cuáles son los síntomas?
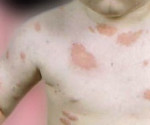
En las alergias típicas suele apreciarse una reacción en la piel (urticaria) pocos minutos después del contacto con la leche, que puede ser en forma de enrojecimiento alrededor de la boca, edema o hinchazón de los labios y párpados (angioedema) o aparición de ronchas (habones) en otras partes del cuerpo. Estas lesiones suelen picar de forma intensa. Las formas más severas (anafilaxia) afectan a varios órganos y pueden llegar a ser muy peligrosas.
También puede manifestarse con síntomas digestivos, como diarrea o vómitos, que suelen aparecer poco después de las tomas.
Otras veces los síntomas aparecen de manera más lenta y mantenida en el tiempo, sin relación directa con las tomas, con dolor abdominal e irritabilidad, mala ganancia de peso, diarrea prolongada, asma o dermatitis atópica.
¿Cómo se confirma el diagnóstico?
El primer paso para confirmar el diagnóstico son las pruebas alérgicas. En caso de que no se puedan realizar de forma inmediata, suele indicarse la sustitución de la leche de vaca por una leche especial hasta ese momento, debido a la posibilidad de que aparezca una reacción alérgica más grave.
Las pruebas alérgicas son de dos tipos: pruebas cutáneas y análisis de sangre. La prueba cutánea más usada es el prick test, en el que se aplican sobre la piel unas gotas con extractos de distintas proteínas de la leche de vaca para observar si aparece una roncha en esa zona, que indicaría sensibilización a esa proteína. Con un análisis de sangre se puede detectar la presencia de anticuerpos frente a esas misma proteínas, con un significado muy parecido a las pruebas cutáneas.
Estas pruebas detectan las alergias “clásicas” desencadenadas por un tipo de anticuerpo llamado inmunoglobulina E. Pero existen también alergias producidas por otros mecanismos inmunológicos (algunos denominan a estas alergias como intolerancias) en las que las pruebas alérgicas son siempre negativas. Por eso, en muchas ocasiones es necesario hacer una prueba de provocaciónpara confirmar o descartar el diagnóstico. La prueba de provocación consiste en administrar varias tomas de leche (comenzando con cantidades muy pequeñas) para comprobar si se reproducen los síntomas.
¿Qué puedo hacer?
La base de los cuidados es excluir de la dieta todo tipo de lácteos. Este tipo de dietas precisan de un seguimiento médico para comprobar que se reciben aportes adecuados de nutrientes.
Si se trata de lactantes que todavía reciben leche materna y comenzaron con los síntomas al introducir alguna toma de leche artificial, es preferible que vuelvan a recibir únicamente el pecho. A veces es necesario que la madre haga también esa dieta, si se observa que los síntomas aparecen también al tomar pecho.
En los lactantes que están tomando leches artificiales se debe sustituir la fórmula adaptada normal por una fórmula especial. Lo más habitual es emplear fórmulas extensamente hidrolizadas, en las cuales las proteínas están fragmentadas en trozos suficientemente pequeños como para que no sean reconocidas por el sistema de defensa. Estas leches tienen un olor y sabor muy fuertes, aunque los niños alérgicos suelen acostumbrarse rápidamente a ellas. Otra opción es utilizar fórmulas elaboradas con proteína de soja.
En niños que ya reciben otro tipo de alimentación más variada debe tenerse en cuenta que, además de todo tipo de lácteos elaborados con leche de vaca (yogures, queso, etc.) muchos alimentos elaborados pueden contener leche, por lo que es necesario revisar bien su composición.
Tampoco se recomienda el uso de leche de otros mamíferos (cabra, oveja, burra), porque con frecuencia también desencadenen reacciones alérgicas en estos niños. Hay que tener precaución cuando se consume carne de vacuno pues, aunque la mayoría de las veces son bien toleradas, algunos niños alérgicos a la leche de vaca también tienen síntomas al tomar su carne.
Por otro lado, cuando los niños que han tenido alguna reacción alérgica grave, puede ser conveniente que su familia disponga de un autoinyector de adrenalina para tratar las reacciones más graves.
¿Qué consecuencias tiene?
En la mayoría de los niños la alergia a las proteínas de leche de vaca es un fenómeno transitorio. A los 4 años de edad más del 80% de los niños con alergia típica ya toleran bien los lácteos. En el caso de las intolerancias con pruebas alérgicas negativas el pronóstico es todavía mejor.
En los niños en los que la alergia persiste más allá de los primeros años, se están comenzando a probar tratamientos para inducir tolerancia a la leche administrando de manera progresiva cantidades crecientes de leche. No obstante, es una técnica en la que existe todavía poca experiencia y que tiene riesgos, por lo que su uso todavía no está muy extendido.
¿Cómo se puede prevenir?
La medida más importante para prevenir esta alergia es que el niño reciba lactancia materna exclusiva los primeros 6 meses de vida. Debe evitarse también el uso de biberones de ayuda los primeros días de vida si no es estrictamente necesario.
Los niños que ya tienen una alergia alimentaria tienen más riesgo de presentar posteriormente alergias a otros alimentos. Por eso, se recomienda que cuando se den por primera vez ciertos alimentos (huevo, pescado, frutos secos, fresa, etc.) se haga en pequeña cantidad y de uno en uno, vigilando la aparición de reacciones sospechosas. Lo que no es útil es retrasar mucho tiempo la introducción de esos alimentos, pues el riesgo de aparición de nuevas alergias no disminuye.
Fuente: Asociación Española de Pediatría